بیماری پسوریازیس، علائم، علل، محرک ها، عوارض و درمان ها
بیماری پسوریازیس (Psoriasis) یک بیماری خودایمنی پوستی است که باعث بثورات پوستی همراه با خارش و پوسته پوسته شدن میشود و بیشتر در زانوها، آرنجها، تنه و پوست سر دیده میشود. این بیماری مسری نیست و شایع ترین نوع آن پسوریازیس پلاکی است.
علائم این بیماری اغلب بین ۱۵ تا ۲۵ سالگی شروع میشوند اما هرکسی در هر سن و با هر جنسیت و نژادی ممکن است به آن مبتلا شود.
فهرست مطالب
تعریف بیماری | انواع | نواحی که تحت تأثیر بیماری قرار می گیرند | علائم | علل | محرک ها | عوامل خطر | عوارض | چه زمانی باید به پزشک مراجعه کرد | تشخیص | درمان ها | پیشگیری | چشم انداز بیماری | سؤالات پرتکرار
بیماری پسوریازیس چیست؟
پسوریازیس یک بیماری خودایمنی مزمن و بدون درمان است که باعث ایجاد التهاب در پوست میشود. این بیماری ممکن است دردناک باشد، باعث مختل شدن خواب و سخت شدن تمرکز شود.
در اغلب موارد علائم بیماری به صورت چرخه ای برای چند هفته و یا حتی چند ماه عود کرده و سپس برای مدتی فروکش می کنند.
برخی از شرایط فیزیکی مانند عفونتها، بریدگیها، سوختگیها و مصرف برخی داروها در افرادی که به شکل ژنتیکی مستعد بیماری پسوریازیس هستند، باعث بروز علائم می شوند.
انواع
انواع مختلفی از پسوریازیس وجود دارد که هر کدام علائم و نشانههای متفاوتی دارند که عبارتند از:
- پلاکی (Plaque psoriasis)
- ناخن (Nail psoriasis)
- قطرهای (Guttate psoriasis)
- معکوس (Inverse psoriasis)
- پوسچولار (Pustular psoriasis)
- اریترودرمیک (Erythrodermic psoriasis)
- سبوپسوریازیس (Sebopsoriasis)
پلاکی (Plaque psoriasis)
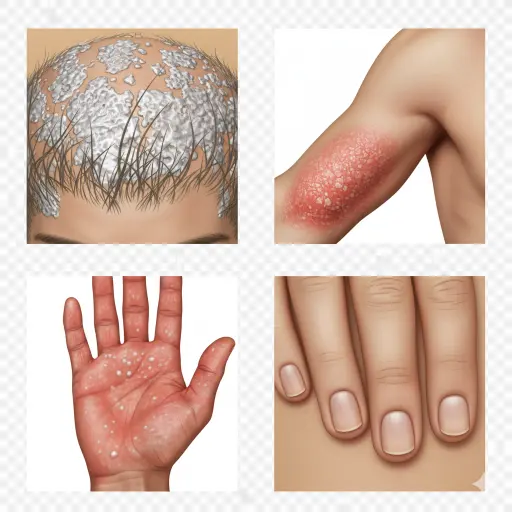
پسوریازیس پلاکی شایعترین نوع این بیماری است که باعث ایجاد لکههای پوستی خشک، خارشدار و برجسته پوشیده از فلس میشود. به این لکه های پوستی پلاک می گویند و معمولاً بر روی آرنج، زانو، کمر و پوست سر ظاهر میشوند. رنگ این لکهها بسته به رنگ پوست متفاوت است.
حدود ۸۰ تا ۹۰ درصد از افراد مبتلا به پسوریازیس، به نوع پلاکی مبتلا هستند.
ناخن (Nail psoriasis)
همانطور که از نامش پیداست ناخن های دست و پا را درگیر می کند و باعث ایجاد حفره، رشد غیرطبیعی ناخن و تغییر رنگ آنها می شود. ناخنهای پسوریاتیک ممکن است شل شوند و از بستر ناخن جدا شوند (اونیکولیز). در مواردی که بیماری شدید باشد باعثِ خرد شدن ناخن ها می شود.
قطرهای (Guttate psoriasis)
پسوریازیس قطرهای بیشتر در جوان ها و کودکان دیده می شود و معمولاً توسط یک عفونت باکتریایی مانند گلودرد استرپتوکوکی ایجاد میشود. لکههای کوچک قطرهای شکل و پوسته پوسته شدن روی تنه، بازوها یا پاها از علائم آن هستند.
معکوس (Inverse psoriasis)
این نوع بیماری پسوریازیس عمدتاً چینهای پوستی مانند کشاله ران، باسن و سینهها را تحت تأثیر قرار میدهد. این نوع باعث ایجاد پلاکهای نازک بدون فلس (لکههای صاف و ملتهب) میشود که با اصطکاک و تعریق بدتر میشوند. عفونتهای قارچی ممکن است باعث ایجاد این نوع پسوریازیس شوند.
پوسچولار (Pustular psoriasis)
پسوریازیس پوسچولار، نوع نادری است که باعث ایجاد تاولهای چرکی میشود. این بیماری میتواند در لکههای گسترده یا در نواحی کوچکی از کف دست یا پا ایجاد شود.
اریترودرمیک (Erythrodermic psoriasis)
اریترودرمیک، نادرترین نوع بیماری پسوریازیس است و میتواند باعث بثورات پوستی، خارش و سوزش در تمام بدن شود. این بیماری باعث تغییر رنگ گسترده پوست و ریزش پوست میشود و ممکن است کوتاه مدت و یا طولانی مدت باشد.
سبوپسوریازیس (Sebopsoriasis)
سبوپسوریازیس معمولاً به صورت برآمدگیها و پلاکهایی با پوستههای چرب و زرد، روی صورت و پوست سر ظاهر میشود. این بیماری چیزی بین پسوریازیس و درماتیت سبورئیک است.
بیماری پسوریازیس کدام قسمت ها را تحت تأثیر قرار میدهد؟
بثورات این بیماری خودایمنی پوستی در هر جایی از پوست شما ظاهرمی شوند اما احتمال ایجاد آنها در برخی نواحی بیشتر است از جمله:
- آرنج ها و زانو ها
- صورت و داخل دهان
- پوست سر
- ناخنهای دست و پا
- اندام تناسلی
- کمر
- کف دست ها و پاها
آیا میدانید
در بیشتر افراد، پسوریازیس ناحیه کوچکی از پوست را میپوشاند اما در موارد شدید، پلاکها به هم متصل میشوند و ناحیه بزرگی از بدن را درگیر می کنند.
علائم بیماری پسوریازیس
یکی از علائم اولیه این بیماری خودایمنی پوستی، برآمدگیهای کوچک است. برآمدگیها رشد میکنند و فلسهایی روی آنها تشکیل میشوند. سطح پلاک ها ممکن است بریزد اما فلسهای زیر آنها به هم میچسبند.
سایر علائم عبارتند از:
- بثورات پوستی یا ناحیهای برجسته از پوست ضخیم که از نظر ظاهری در هر فردی متفاوت است و ظاهر آنها از لکههای پوسته پوسته شبیه شوره سر تا بثورات بزرگ در بیشتر بدن متغیر است
- تغییر رنگ بثورات پوستی که از سایههای بنفش با فلس خاکستری روی پوست قهوهای یا سیاه و صورتی یا قرمز با فلس نقرهای روی پوست سفید متغیر هستند
- پلاک پوسته پوسته یا فلس مانند که به راحتی میریزد
- خارش پوست
- سوزش پوست
- پوست خشک و ترک خورده
- درد پوست
- ناخنهایی که حفرهدار، ترکخورده یا خرد شدهاند
- درد مفاصل
- لکههای کوچک پوسته پوسته (معمولاً در کودکان دیده میشود)
- چرخهای بثوراتی که برای چند هفته یا چند ماه شعلهور میشوند و سپس فروکش میکنند.
علل بیماری پسوریازیس
علت بیماری پسوریازیس به طور کامل شناخته شده نیست. این یک بیماری خودایمنی است که در آن سلولهای مبارزه کننده با عفونت به اشتباه به سلولهای سالم پوست حمله میکنند. با این وجود محققان معتقدند که ژنتیک و عوامل محیطی نیز در ایجاد آن نقش دارند.
معمولاً 30 روز طول میکشد تا سلولهای جدید پوست رشد کرده و جایگزین سلولهای قدیمی شوند. سیستم ایمنی که به اشتباه بیشفعال شده و به سلول های پوستی حمله کرده است، باعث میشود که جدول زمانی رشد سلولهای جدید پوست به سه تا چهار روز تغییر کند. این تغییر سرعت جایگزینی سلولهای جدید با سلولهای قدیمی، باعث ایجاد پوستهها و ریزش مکرر پوست روی پلاکهای پوستی میشود.
محرکهای پسوریازیس
بسیاری از افرادی که مستعد ابتلا به این بیماری پوستی هستند، ممکن است سالها بدون علائم باشند تا زمانی که بیماری توسط برخی عوامل محیطی تحریک شود. محرکهای رایج بیماری پسوریازیس عبارتند از:
- برخی عفونتها مانند گلودرد استرپتوکوکی یا عفونتهای پوستی
- آب و هوا به ویژه آب و هوای سرد و خشک
- آسیب دیدن پوست مانند بریدگی یا خراش، نیش حشرات یا آفتاب سوختگی شدید
سایر محرک ها عبارتند از:
- سیگار کشیدن و قرار گرفتن در معرض دود سیگار
- مصرف زیاد الکل
- برخی داروها از جمله لیتیوم، داروهای فشار خون بالا و داروهای ضد مالاریا
- قطع سریع کورتیکواستروئیدهای خوراکی یا تزریقی
- استرس عاطفی
عوامل خطر
هر کسی امکان دارد به پسوریازیس مبتلا شود اما برخی افراد بیشتر در معرض ابتلا به این بیماری هستند از جمله:
- افرادی که سابقه خانوادگی دارند: ابتلای یکی از والدین به بیماری پسوریازیس، خطر ابتلا به این بیماری را در فرزندان افزایش میدهد. و ابتلای دو والد به پسوریازیس، این خطر را حتی بیشتر میکند.
- کسانی که سیگار می کشند: استعمال دخانیات نه تنها خطر ابتلا را افزایش میدهد، بلکه ممکن است شدت بیماری را نیز افزایش دهد.
عوارض بیماری پسوریازیس
در برخی از افراد مبتلا عوارض این بیماری پوستی چیزی بیش از خارش، پوسته پوسته شدن پوست و تغییر رنگ پوست نیست. اگرچه عوارض این بیماری در برخی مبتلایان بسایر بیشتر از اینها است و می تواند منجر به مشکلات زیر شود:
- تغییرات موقت رنگ پوست (هیپوپیگمانتاسیون یا هایپرپیگمانتاسیون پس از التهاب)
- آرتریت پسوریازیس که باعث درد، سفتی و تورم در داخل و اطراف مفاصل میشود
- بیماریهای چشمی مانند ورم ملتحمه، بلفاریت و یووئیت
- بیماریهای سلامت روان مانند اعتماد به نفس پایین و افسردگی
- ابتلا به سایر بیماریهای خودایمنی مانند بیماری سلیاک، اسکلروز (MS) و بیماری التهابی روده به نام بیماری کرون
سایر عوارض عبارتند از:
- دیابت
- چاقی
- بیماریهای قلبی عروقی
- کلسترول بالا
- فشار خون بالا
- سکته مغزی
- حمله قلبی
چه زمانی باید به پزشک مراجعه کرد؟
اگر بثوراتی دارید که شرایط زیر را دارد، باید سریعاً به پزشک مراجعه کنید:
- از بین نمیروند یا بدتر میشوند
- باعث ناراحتی و درد هستند
- باعث نگرانی در مورد ظاهر پوست هستند
- با درمان بهبود نمی یابند
تشخیص بیماری پسوریازیس
پزشک متخصص پوست پس از معاینه فیزیکی پوست و بررسی علائم، برای تشخیص نهایی، آزمایش بیوپسی پوست انجام خواهد داد.
در این آزمایش، پزشک نمونه کوچکی از بافت پوست را از پلاک پوستی برداشته و آن را زیر میکروسکوپ بررسی میکند.
درمان ها
اگرچه هیچ درمانی برای بیماری پسوریازیس وجود ندارد، اما درمان های موجود نسبت به گذشته در کنترل و بهبود علائم و کاهش عوارض، مؤثرتر هستند. هدف درمان ها جلوگیری از رشد سریع سلولهای پوست و از بین بردن پوستهها است.
درمانهایی که استفاده می شود بستگی به شدت پسوریازیس و میزان پاسخگویی بیمار به درمانهای قبلی و اقدامات خود مراقبتی دارد.
درمانهای پسوریازیس عبارتند از:
- استفاده از داروهای موضعی بدون نسخه، استروئیدهای موضعی و داروهای غیراستروئیدهای موضعی
- نوردرمانی (فتو تراپی)
- درمانهای سیستمیک، شامل درمانهای خوراکی، بیولوژیکی و بیوسیمیلار
- طب مکمل
درمان های موضعی
کورتیکواستروئیدها
این داروها رایجترین داروهای تجویز شده برای درمان پسوریازیس خفیف تا متوسط هستند. آنها به صورت روغن، پماد، کرم، لوسیون، ژل، فوم، اسپری و شامپو موجود هستند. پزشک
ممکن است برای نواحی کوچکتر، یا نواحی که کمترحساس هستند یا سختتر درمان می شوند، کرم یا پماد کورتیکواستروئیدی قویتری مانند تریامسینولون یا کلوبتازول تجویز کند.
هشدار
استفاده طولانی مدت یا بیش از حد از کورتیکواستروئیدهای قوی باعث نازک شدن پوست شده و ممکن است اثربخشی دارو نیز به مرور زمان کم شود.
آنالوگهای ویتامین D
اشکال مصنوعی ویتامین D مانند کلسیپوترین و کلسیتریول هستند که برای کُند کردن رشد سلول های پوست، تجویز می شوند.
این داوهای در مقایسه با کورتیکواستروئیدهای موضعی کمتر باعث تحریک می شوند اما گران تر هستند.
رتینوئیدها
تازاروتن به صورت ژل یا کرم موجود است. سوزش پوست و افزایش حساسیت به نور، شایع ترین عوارض جانبی آن هستند.
هشدار
توصیه می شود اگر قصد بارداری دارید یا در دوران بارداری و شیردهی هستید از تازاروتن استفاده نکنید.
مهارکنندههای کلسینورین
مهارکنندههای کلسینورینمانند تاکرولیموس و پیمکرولیموس بثورات را تسکین می دهند و تجمع پوسته ها را کاهش میدهند.
این دارو به دلیل افزایش خطر ابتلا به سرطان پوست و لنفوم، برای استفاده طولانی مدت مناسب نیست.
هشدار
توصیه می شود اگر قصد بارداری دارید یا در دوران بارداری و شیردهی هستید از مهارکنندههای کلسینورین استفاده نکنید.
اسید سالیسیلیک
شامپوها و محلولهای پوست سر حاوی اسید سالیسیلیک، پوسته پوسته شدن پسوریازیس پوست سر را کاهش میدهند.
قطران زغال سنگ
قطران زغال سنگ پوسته پوسته شدن، خارش و التهاب را کاهش میدهد اما ممکن است باعث تحریک پوست شوند.
هشدار
درمان با قطران زغال سنگ در دوران بارداری یا شیردهی توصیه نمیشود.
آنترالین
آنترالین یک کرم قیری شکل است که رشد سلولهای پوست را کُند میکند. همچنین میتواند پوستهها را از بین ببرد و پوست را صافتر کند.
هشدار
آنترالین نباید روی پوست صورت و اندام تناسلی استفاده شود.
2. نوردرمانی
در این روش درمانی از نورهای LED در طول موجهای خاص برای کاهش التهاب پوست و تولید سلولهای پوستی استفاده می شود.
3. درمانهای سیستمیک
داروهای جدیدتر بیولوژیکی و مهارکنندههای مولکول کوچک که برای درمان بیماری پسوریازیس استفاده می شوند با مسدود کردن سیستم ایمنی بدن، باعث کاهش واکنش آن می شوند. این داروها عبارتند از:
- متوترکسات: پزشکان این دارو را برای موارد شدید پسوریازیس توصیه میکنند. این دارو ممکن است باعث بیماری کبد شود.
- سیکلوسپورین: این دارو برای درمان نوع شدید بیماری استفاده می شود اما ممکن است باعث باعث بالا رفتن فشار خون و آسیب کلیوی شود.
هشدار
باید حداقل سه ماه قبل از اقدام به بارداری، مصرف متوترکسات را متوقف کرد. در دوران شیردهی نیز نباید این دارو را مصرف کرد.
اگر قصد بارداری دارید یا در دروان بارداری یا شیردهی هستید نباید متوترکسات و سیکلوسپورین مصرف کنید.
4. طب مکمل
برخی مطالعات ادعا میکنند که درمانهای مکمل می توانند در کاهش علائم پسوریازیس مؤثر باشند مانند:
- رژیم های غذایی خاص
- طب سوزنی
- محصولات گیاهی مانند کرم آلوئه ورا و انگور اورگان
- مصرف مکمل های روغن ماهی
پیشگیری
هیچ راه شناخته شدهای برای جلوگیری از شروع پسوریازیس وجود ندارد، با این حال، راههای زیادی وجود دارد که میتوانید عوامل محرک که باعث عود علائم میشوند را کاهش دهید.
انجام کارهای زیر به مدیریت و بهبود علائم کمک میکند:
- مصرف داروها طبق دستورالعمل
- استفاده منظم از مرطوب کننده ها
- پرهیز از از صابونهای عطری
- استفاده از شامپوهای دارویی برای پوستههای روی پوست سر
- داشتن رژیم غذایی متعادل
- ورزش منظم
- خواب کافی
- سیگار نکشیدن
چشمانداز بیماری پسوریازیس
بیماری پسوریازیس مادامالعمر است و علائم ممکن است به صورت دوره ای برطرف شوند و دوباره عود کنند.
اگرچه هیچ درمانی برای پسوریازیس وجود ندارد اما خوشبختانه درمانهای امروزی مؤثرتر از همیشه هستند و تحقیقات در مورد درمانهای جدید در حال انجام است. درمان این بیمارری پوستی میتواند به بهبود علائم کمک کند و خطر عوارض ناشی از آن را کاهش دهد.
سؤالات پرتکرار
چه کسانی بیشتر در معرض خطر ابتلا به پسوریازیس هستند؟
افراد در هر سنی و با هر جنسیت و نژادی میتوانند به این بیماری پوستی مبتلا شوند.
آیا پسوریازیس همان اگزما است؟
پسوریازیس و اگزما دو بیماری پوستی متفاوت هستند. هر دو بیماری علائم مشابهی مانند تغییر رنگ پوست، بثورات و خارش ایجاد میکنند اما تفاوت های چشمگیری دارند.
آیا بیماریپسوریازیس مسری است؟
خیر، این بیماری مسری نیست یعنی از فردی به فرد دیگر منتقل نمی شود.
آیا این بیماری قابل درمان است؟
درمان قطعی برای آن وجود ندارد. پسوریازیس یک بیماری مزمن است، به این معنی که علائم ممکن است در طول زندگی فرد ظاهر و ناپدید شوند. هدف از درمان ها تسکین علائم و کاهش عوارض بیماری است.
چگونه میتوان از پسوریازیس جلوگیری کرد؟
راهی برای پیشگیری وجود ندارد اما داشتن یک سبک زندگی سالم، مراقبت خوب از پوست و اجتناب از عوامل محرکی که میتوانند باعث شیوع علائم شوند، خطر ابتلا به آن را کاهش می دهد.
شایع ترین نوع پسوریازیس چیست؟
پسوریازیس پلاکی شایعترین نوع است که حدود 80 تا 90 درصد از افراد مبتلایان را تشکیل می دهد.
کدام قسمت های بدن بیشتر دچار این بیماری می شوند؟
ناحیه تناسلی، پوست سر و صورت
علت عود علائم بیماری چیست؟
میتواند ناشی از عوامل مختلفی مانند استرس، مصرف داروهای خاص، سیگار کشیدن، نوشیدن الکل، آب و هوا و رژیم غذایی باشد.
آرتریت پسوریاتیک چیست؟
آرتریت پسوریاتیک یک بیماری خودایمنی است که باعث میشود سیستم ایمنی بدن به طور غیرطبیعی عمل کند و باعث درد و تورم مفاصل شود.
از هر 3 فرد مبتلا به بیماری پسوریازیس، 1 نفر به حدود ۱ نفر به آرتریت پسوریاتیک مبتلا می شود.
چه مدت پس از درمان احساس بهتری خواهم داشت؟
شعله ور شدن علائم پسوریازیس میتواند از چند هفته تا چند ماه طول بکشد. پزشک شما میتواند با تجویز داروهای خاص، بهبود پوست را تسریع کند. پس از برطرف شدن علائم، بیماری در حال بهبودی است اما ممکن است در آینده دوباره علائم بیماری بروز کند. جدول زمانی روند بهبودی میتواند از چند ماه تا چند سال طول بکشد.